Trong một diễn biến đáng lo ngại, Tổ chức Y tế Thế giới (WHO) đã gióng lên hồi chuông cảnh báo về sốt chikungunya, một căn bệnh do muỗi truyền, khi tình hình tại Phật Sơn, Trung Quốc, tiếp tục leo thang. Tính đến ngày 23 tháng 7 năm 2025, Phật Sơn đã ghi nhận hơn 3.000 trường hợp sốt chikungunya được xác nhận, tất cả đều là các trường hợp nhẹ, theo báo cáo mới nhất của cơ quan y tế địa phương.
Sự lây lan và rủi ro toàn cầu
Diana Alvarez, người đứng đầu Nhóm Arbovirus của WHO, đã phát biểu tại một cuộc họp báo ở Geneva vào ngày 22 tháng 7 rằng vi-rút chikungunya đã được phát hiện ở 119 quốc gia và khu vực. Ước tính có khoảng 550 triệu người có nguy cơ mắc loại vi-rút do muỗi truyền này, với khả năng bùng phát trên diện rộng có thể làm quá tải hệ thống chăm sóc sức khỏe. Alvarez chỉ ra rằng khoảng 20 năm trước, một đợt bùng phát sốt chikungunya lớn ở khu vực Ấn Độ Dương đã ảnh hưởng đến khoảng 500.000 người. Năm nay, khoảng một phần ba dân số trên Đảo Reunion thuộc sở hữu của Pháp ở Ấn Độ Dương đã bị nhiễm bệnh. Vi-rút này cũng đang lây lan ở các nước Đông Nam Á như Ấn Độ và Bangladesh. Hơn nữa, các nước châu Âu như Pháp và Ý gần đây đã báo cáo các trường hợp nhập khẩu, với các trường hợp lây truyền tại địa phương cũng được phát hiện.
Sốt Chikungunya là gì?
Sốt Chikungunya là một bệnh truyền nhiễm cấp tính do virus Chikungunya, một thành viên của chi Alphavirus thuộc họ Togaviridae, gây ra. Tên gọi “chikungunya” bắt nguồn từ tiếng Kimakonde ở Tanzania, có nghĩa là “bị cong vẹo”, mô tả một cách sống động tư thế khom lưng của bệnh nhân do đau khớp dữ dội.
Triệu chứng
- Sốt:Một khi bị nhiễm bệnh, nhiệt độ cơ thể của bệnh nhân có thể tăng nhanh lên 39°C hoặc thậm chí 40°C, cơn sốt thường kéo dài từ 1-7 ngày.
- Đau khớp: Đau khớp dữ dội là triệu chứng đặc trưng. Bệnh thường ảnh hưởng đến các khớp nhỏ ở tay và chân, chẳng hạn như ngón tay, cổ tay, mắt cá chân và ngón chân. Cơn đau có thể dữ dội đến mức làm giảm đáng kể khả năng vận động của bệnh nhân, và trong một số trường hợp, cơn đau khớp có thể kéo dài hàng tuần, hàng tháng, hoặc thậm chí đến 3 năm.
- Phát ban: Sau giai đoạn sốt cao, hầu hết bệnh nhân sẽ xuất hiện phát ban ở thân mình, chân tay, lòng bàn tay và lòng bàn chân. Ban thường xuất hiện 2-5 ngày sau khi khởi phát bệnh và có dạng dát sẩn đỏ.
- Các triệu chứng khác: Bệnh nhân cũng có thể bị đau cơ toàn thân, đau đầu, buồn nôn, nôn, mệt mỏi và sung huyết kết mạc. Trong một số ít trường hợp, một số bệnh nhân có thể gặp các triệu chứng đường tiêu hóa như chán ăn và đau bụng.
Hầu hết bệnh nhân đều có thể hồi phục hoàn toàn sau sốt chikungunya. Tuy nhiên, trong một số ít trường hợp, các biến chứng nghiêm trọng như xuất huyết, viêm não và viêm tủy có thể xảy ra, đe dọa tính mạng. Người cao tuổi, trẻ sơ sinh và những người có bệnh lý nền có nguy cơ cao gặp biến chứng.
Các tuyến đường truyền dẫn
Phương thức lây truyền chính của sốt chikungunya là qua vết cắn của muỗi Aedes bị nhiễm bệnh, đặc biệt là muỗi Aedes aegypti và Aedes albopictus, còn được gọi là "muỗi hoa văn". Những con muỗi này bị nhiễm bệnh khi chúng đốt người hoặc động vật bị nhiễm virut huyết (sự hiện diện của virut trong máu). Sau thời gian ủ bệnh từ 2-10 ngày trong muỗi, virut nhân lên và đến tuyến nước bọt của muỗi. Sau đó, khi muỗi bị nhiễm bệnh đốt một người khỏe mạnh, virut sẽ lây truyền, gây nhiễm trùng. Không có bằng chứng về sự lây truyền trực tiếp từ người sang người. Bệnh thường phổ biến ở các vùng nhiệt đới và cận nhiệt đới. Sự lây lan của bệnh có liên quan chặt chẽ đến những thay đổi khí hậu theo mùa, thường đạt đến đỉnh điểm dịch bệnh sau mùa mưa. Nguyên nhân là do lượng mưa tăng tạo ra nhiều nơi sinh sản hơn cho muỗi Aedes, tạo điều kiện cho chúng sinh sản nhanh chóng và do đó làm tăng khả năng lây truyền virut.
Phương pháp phát hiện
Xét nghiệm trong phòng thí nghiệm đóng vai trò quan trọng trong việc chẩn đoán chính xác bệnh sốt chikungunya.
Phát hiện vi-rút
Phản ứng chuỗi polymerase phiên mã ngược (RT-PCR) có thể được sử dụng để phát hiện RNA của virus chikungunya trong huyết thanh hoặc huyết tương, từ đó có thể xác nhận chẩn đoán. Phân lập virus từ huyết thanh bệnh nhân cũng là một phương pháp xác nhận, nhưng phức tạp và tốn thời gian hơn.
Phát hiện kháng thể
- Xét nghiệm IgM Chikungunya: Xét nghiệm này có thể phát hiện kháng thể IgM đặc hiệu với virus chikungunya. Kháng thể IgM thường bắt đầu xuất hiện trong máu 5 ngày sau khi khởi phát bệnh. Tuy nhiên, kết quả dương tính giả có thể xảy ra, do đó kết quả IgM dương tính thường cần được xác nhận thêm bằng xét nghiệm kháng thể trung hòa.
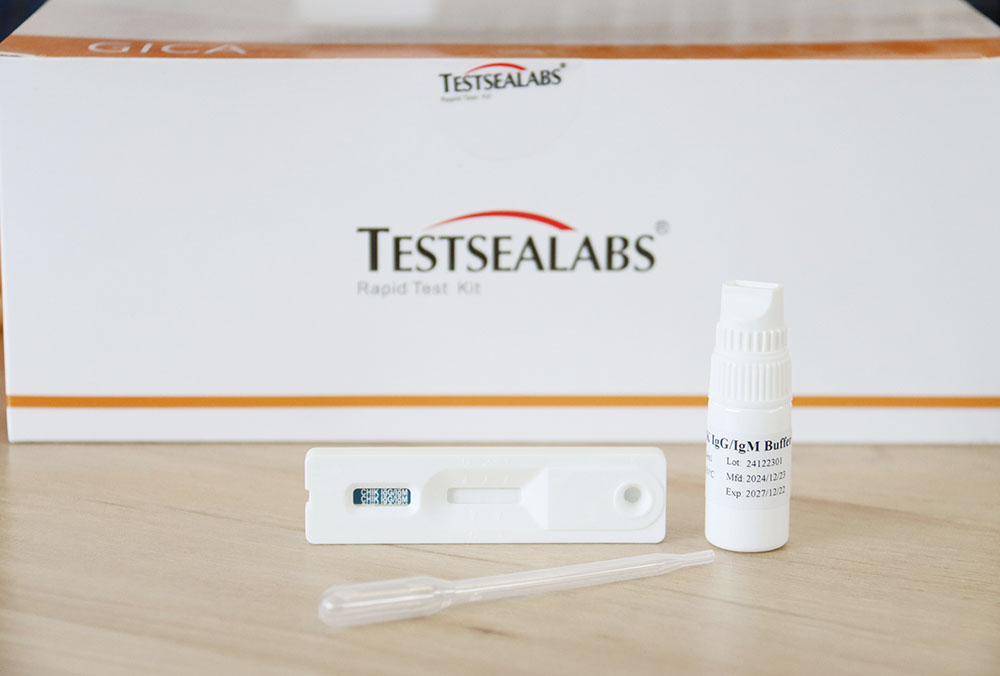
- Xét nghiệm IgG/IgM Chikungunya: Xét nghiệm này có thể phát hiện đồng thời cả kháng thể IgG và IgM. Kháng thể IgG xuất hiện muộn hơn kháng thể IgM và có thể chỉ ra tình trạng phơi nhiễm virus trước đó hoặc trong quá khứ. Sự gia tăng đáng kể nồng độ kháng thể IgG giữa huyết thanh giai đoạn cấp tính và giai đoạn hồi phục cũng có thể hỗ trợ chẩn đoán.
- Bài kiểm tra kết hợp:
◦Xét nghiệm kháng thể IgG/IgM virus Zika: Có thể sử dụng khi cần phân biệt bệnh sốt chikungunya với bệnh nhiễm virus Zika vì cả hai đều là bệnh do muỗi truyền và có một số triệu chứng trùng lặp.
◦Xét nghiệm kết hợp IgG/IgM Zika + IgG/IgM Chikungunya: Cho phép phát hiện đồng thời các kháng thể chống lại virus Zika và chikungunya, điều này hữu ích ở những khu vực có thể lưu hành cả hai loại virus này.
◦Xét nghiệm kết hợp Dengue NS1 + Dengue IgG/IgM + Zika IgG/IgMVàXét nghiệm kết hợp Dengue NS1 + Dengue IgG/IgM + Zika + Chikungunya: Đây là những xét nghiệm toàn diện hơn. Chúng có thể phát hiện không chỉ Chikungunya và Zika mà còn cả các dấu hiệu của virus sốt xuất huyết. Vì sốt xuất huyết, Chikungunya và Zika đều là những bệnh lây truyền qua muỗi với các triệu chứng tương tự nhau ở giai đoạn đầu, nên các xét nghiệm kết hợp này có thể giúp chẩn đoán phân biệt chính xác. Bảng sau đây tóm tắt các khía cạnh chính của các xét nghiệm này:
| Tên bài kiểm tra | Mục tiêu phát hiện | Ý nghĩa |
| Xét nghiệm IgM Chikungunya | Kháng thể IgM chống lại virus chikungunya | Chẩn đoán giai đoạn sớm, chỉ ra nhiễm trùng gần đây |
| Xét nghiệm IgG/IgM Chikungunya | Kháng thể IgG và IgM chống lại virus chikungunya | IgM cho nhiễm trùng gần đây, IgG cho phơi nhiễm trước đó hoặc trong quá khứ |
| Xét nghiệm kháng thể IgG/IgM virus Zika | Kháng thể IgG và IgM chống lại vi-rút Zika | Chẩn đoán nhiễm virus Zika, hữu ích cho chẩn đoán phân biệt với bệnh chikungunya |
| Xét nghiệm kết hợp IgG/IgM Zika + IgG/IgM Chikungunya | Kháng thể IgG và IgM chống lại vi-rút Zika và chikungunya | Phát hiện đồng thời hai loại virus lây truyền qua muỗi có liên quan |
| Xét nghiệm kết hợp Dengue NS1 + Dengue IgG/IgM + Zika IgG/IgM | Kháng nguyên Dengue NS1, kháng thể IgG và IgM chống lại virus sốt xuất huyết và Zika | Phát hiện sốt xuất huyết và Zika, giúp phân biệt với bệnh chikungunya |
| Xét nghiệm kết hợp Dengue NS1 + Dengue IgG/IgM + Zika + Chikungunya | Kháng nguyên Dengue NS1, kháng thể IgG và IgM chống lại virus sốt xuất huyết, Zika và chikungunya | Phát hiện toàn diện ba bệnh nhiễm trùng do muỗi truyền chính |
Chẩn đoán phân biệt
Sốt Chikungunya cần được phân biệt với một số bệnh khác do các triệu chứng trùng lặp:
- Sốt xuất huyết: So với sốt xuất huyết, sốt Chikungunya có thời gian sốt tương đối ngắn hơn. Tuy nhiên, tình trạng đau khớp ở Chikungunya rõ rệt hơn và kéo dài hơn. Trong sốt xuất huyết, đau khớp và cơ cũng xuất hiện nhưng thường không nghiêm trọng và kéo dài như sốt Chikungunya. Ngoài ra, sốt Chikungunya có xu hướng chảy máu nhẹ hơn so với sốt xuất huyết. Trong các trường hợp sốt xuất huyết nặng, các biểu hiện chảy máu như chảy máu cam, chảy máu nướu răng và xuất huyết dưới da thường phổ biến hơn.
- Nhiễm trùng vi-rút Zika: Nhiễm virus Zika thường gây ra các triệu chứng nhẹ hơn so với sốt chikungunya. Mặc dù cả hai đều có thể biểu hiện bằng sốt, phát ban và đau khớp, nhưng đau khớp do Zika thường ít nghiêm trọng hơn. Ngoài ra, nhiễm virus Zika còn liên quan đến các biến chứng cụ thể như tật đầu nhỏ ở trẻ sơ sinh có mẹ bị nhiễm bệnh, điều này không gặp ở sốt chikungunya.
- Nhiễm trùng O'nyong-nyong và các loại Alphavirus khác: Các bệnh nhiễm trùng này có thể có các triệu chứng tương tự như bệnh sốt xuất huyết, bao gồm sốt và đau khớp. Tuy nhiên, cần phải thực hiện các xét nghiệm chuyên biệt trong phòng thí nghiệm để xác định chính xác loại vi-rút gây bệnh. Ví dụ, xét nghiệm phân tử có thể phân biệt các loại alphavirus khác nhau dựa trên trình tự di truyền đặc trưng của chúng.
- Ban đỏ nhiễm trùng: Ban đỏ nhiễm trùng, còn được gọi là bệnh thứ năm, do parvovirus B19 gây ra. Bệnh thường biểu hiện bằng phát ban "má bị tát" đặc trưng trên mặt, sau đó là phát ban dạng ren trên cơ thể. Ngược lại, phát ban do sốt xuất huyết Chikungunya lan rộng hơn và có thể không có hình dạng "má bị tát" đặc trưng.
- Các bệnh truyền nhiễm khác: Sốt Chikungunya cũng cần được phân biệt với cúm, sởi, rubella và bệnh tăng bạch cầu đơn nhân nhiễm trùng. Cúm chủ yếu biểu hiện các triệu chứng hô hấp như ho, đau họng và nghẹt mũi, ngoài ra còn kèm theo sốt và đau nhức cơ thể. Bệnh sởi có đặc điểm là các nốt Koplik trong miệng và phát ban đặc trưng lan rộng theo một kiểu nhất định. Rubella có diễn biến nhẹ hơn với phát ban xuất hiện sớm hơn và biến mất nhanh hơn. Bệnh tăng bạch cầu đơn nhân nhiễm trùng có liên quan đến tình trạng hạch bạch huyết nổi bật và số lượng tế bào lympho không điển hình trong máu.
- Bệnh thấp khớp và bệnh do vi khuẩn: Các bệnh lý như sốt thấp khớp và viêm khớp do vi khuẩn cần được xem xét trong chẩn đoán phân biệt. Sốt thấp khớp thường liên quan đến tiền sử nhiễm liên cầu khuẩn và có thể biểu hiện kèm theo viêm cơ tim ngoài các triệu chứng khớp. Viêm khớp do vi khuẩn thường ảnh hưởng đến một hoặc một vài khớp, và có thể có các dấu hiệu viêm tại chỗ như nóng, đỏ và đau đáng kể. Các xét nghiệm trong phòng thí nghiệm, bao gồm cấy máu và xét nghiệm kháng thể đặc hiệu, có thể giúp phân biệt những bệnh lý này với sốt chikungunya.
Phòng ngừa
Phòng ngừa sốt chikungunya chủ yếu tập trung vào việc kiểm soát muỗi và bảo vệ cá nhân:
- Kiểm soát muỗi:
◦Quản lý môi trường: Vì muỗi Aedes sinh sản trong nước đọng, việc loại bỏ các khu vực sinh sản tiềm ẩn là rất quan trọng. Điều này bao gồm việc thường xuyên đổ và vệ sinh các vật dụng chứa nước như chậu hoa, xô và lốp xe cũ. Ở khu vực đô thị, việc quản lý đúng cách các cơ sở chứa nước và hệ thống thoát nước có thể làm giảm đáng kể sự sinh sản của muỗi.
◦Thuốc chống muỗi và quần áo bảo hộ: Sử dụng thuốc chống muỗi có chứa các thành phần hoạt chất như DEET (N,N-diethyl-m-toluamide), picaridin hoặc IR3535 có thể xua đuổi muỗi hiệu quả. Mặc áo dài tay, quần dài và đi tất, đặc biệt là vào thời điểm muỗi đốt cao điểm (sáng sớm và chiều tối), cũng có thể giảm nguy cơ bị muỗi đốt.
- Các biện pháp y tế công cộng:
◦Giám sát và phát hiện sớm: Việc thiết lập hệ thống giám sát hiệu quả để phát hiện kịp thời các trường hợp sốt chikungunya là rất cần thiết. Điều này cho phép triển khai nhanh chóng các biện pháp kiểm soát nhằm ngăn chặn sự lây lan thêm. Ở những khu vực bệnh lưu hành hoặc có nguy cơ xâm nhập, cần thường xuyên theo dõi quần thể muỗi và hoạt động của vi-rút.
◦Cách ly và điều trị bệnh nhân: Bệnh nhân nhiễm bệnh nên được cách ly để ngăn ngừa muỗi đốt và lây truyền virus sau này. Bệnh viện và cơ sở chăm sóc sức khỏe cũng nên thực hiện các biện pháp thích hợp để ngăn ngừa lây truyền bệnh trong bệnh viện. Điều trị chủ yếu tập trung vào việc giảm triệu chứng, chẳng hạn như dùng thuốc hạ sốt và thuốc giảm đau để giảm đau khớp.
Khi cộng đồng toàn cầu đang phải vật lộn với mối đe dọa của bệnh sốt chikungunya, điều cần thiết là các cá nhân, cộng đồng và chính phủ phải thực hiện các biện pháp chủ động để ngăn chặn sự lây lan của bệnh và bảo vệ sức khỏe cộng đồng..
Thời gian đăng: 25-07-2025